ICONTEC
SISTEMA DE ACREDITACIÓN EN SALUD DE COLOMBIA. 15 AÑOS DE TRABAJO POR LA CALIDAD.
1. Antecedentes:
Aunque los esfuerzos por analizar, evaluar y mejorar la calidad de la atención en salud son tan antiguos como la práctica de las ciencias de la salud y se registran en diferentes culturas: India, China, diversos países europeos e incluso en la América Prehispánica, se considera que el movimiento moderno para mejorar la calidad en el campo de la salud se inició formalmente en 1918 en USA, fecha en la que Ernest Codman propuso su “conjunto de estándares mínimos”. Aunque la historia del rechazo inicial a estas propuestas es bien conocida, dichas exigencias fueron la base para crear la comisión conjunta de acreditación para las organizaciones prestadoras de servicios de salud en Estados Unidos en 1951 y en Canadá en 1959.
En 1966 Donabedian introdujo la evaluación sistémica de la calidad (estructura, procesos y resultados) y demostró la necesidad de articular los esfuerzos del mejoramiento no solo en la estructura, sino también en los procesos a efectos de obtener mejores resultados. Sus explicaciones sobre las ventajas y desventajas de cada tipo de evaluación y la importancia de medir con indicadores los resultados se usan hoy como paradigma de los modelos evaluativos. En 1985 se realizó la reunión de Udine (Italia) a fin de discutir las bases internacionales para los programas de evaluación de la calidad en salud y en 1986 se realizó el primer consejo ejecutivo de la Sociedad Internacional para la calidad en el cuidado de la salud (ISQua), organismo que reúne, evalúa y acredita a los organismos de acreditación en salud del mundo. ISQua desarrolló un conjunto de principios y estándares, el llamado programa ALPHA o agenda para el liderazgo de programas de acreditación en salud, que se consideró en su momento la base para realizar buenas practicas de evaluación de la calidad en salud.
En América Latina el antecedente más importante en la materia es el “Manual de Acreditación de Hospitales para América Latina y el Caribe” publicado por la OPS en 1991 y en cuya redacción participaron instituciones de varios países de la región entre ellos Colombia. En su momento este modelo fue utilizado para evaluar establecimientos con un esquema mas orientado a la estructura, que en algunos países sirvió de base al desarrollo de requisitos legales como la habilitación.
La acreditación en salud se estableció en Colombia en la Ley 100 de 1993, como parte del denominado Sistema Obligatorio de Garantía de Calidad en Salud (SOGCS). La reglamentación de este mandato se ha realizado en sucesivos decretos así: decreto 1918 de 1994; decreto 2174 de 1996; decreto 2309 de 2002, decreto 1011 de 2006 y decreto 903 de 2014. En 1999 el entonces Ministerio de Protección Social contrató la realización de un estudio para evaluar y ajustar el SOGCS (concurso internacional de méritos 06 de 1999, cofinanciado por el BID), dicho estudio, realizado por el entonces Centro de Gestión Hospitalaria, el Consejo Canadiense de Acreditación y la firma Qualimed de México, revisó los avances en la acreditación en salud en 12 países del mundo, las buenas prácticas de los mejores modelos, analizó los requisitos planteados en el programa de ISQua y evaluó la factibilidad para la implementación de un sistema de talla internacional en Colombia. Las conclusiones mas importantes del estudio en mención señalaban que Colombia requería un modelo en el que: 1): opere un ente acreditador único para implementar el sistema en ejercicio de una concesión del Estado y bajo su supervisión, 2) que la acreditación se integre en el contexto de un modelo de evaluación sistémica de la calidad planteado en el SOGCS.
A efectos de llevar a cabo las recomendaciones del estudio, el Ministerio abrió en 2003 un concurso público de méritos que ganó Icontec y que dio lugar al contrato de concesión 00187 de 2003. El 9 de febrero de 2004 el Ministerio e Icontec hicieron el lanzamiento de la acreditación en salud, como una estrategia y una metodología de mejoramiento continuo de la calidad, especifica para las instituciones de salud, de larga trayectoria y de probada efectividad, cuya misión es “mejorar la gestión de la calidad de las organizaciones de salud mediante un proceso voluntario de auto evaluación y evaluación externa, con unos estándares óptimos factibles, para mejorar la salud de los colombianos” y cuya visión es: “ser el mecanismo fundamental y de mayor credibilidad para orientar el mejoramiento de las instituciones de salud de Colombia”.
Entre 2004 y 2019, en forma ininterrumpida, Icontec ha sido el organismo de acreditación en salud de Colombia, el modelo de evaluación desarrollado con base en recomendaciones y parámetros internacionales fue acreditado por ISQua en el año 2009, reconocimiento ratificado en 2013 y 2017. La acreditación internacional reconoce que las practicas evaluativas ejecutadas por el organismo de evaluación cumplen requisitos en concordancia con los estándares internacionales en la materia elaborados y actualizados por ISQua, con lo cual debe entenderse que, guardadas las proporciones de experiencia, capacidades institucionales, acumulado histórico y demás variables a considerar, los modelos son asimilables y utilizan practicas evaluativas reconocidas y homologables. La acreditación internacional también es útil a efecto de validar a nivel internacional la competitividad de las instituciones.
Como se concluye de este breve resumen de antecedentes, el modelo de acreditación en salud de Colombia se concibió en 1993 y ha sido reglamentado en diferentes momentos históricos a través de decretos y resoluciones que garantizan una operación articulada en el SOGCS, se basa en la revisión de buenas prácticas internacionales, inició operaciones en 2004, cumple con parámetros internacionales que homologan la experiencia con las prácticas de los organismos de referencia en el mundo y es un impulsor importante del mejoramiento de la calidad en las instituciones de salud.
2. Características principales del modelo:
El modelo de acreditación en salud de Colombia se basa en el cumplimiento de múltiples requerimientos que en conjunto constituyen un modelo integral, sistémico y sistemático de evaluación de la calidad de la atención en salud.
Aunque el modelo fue planteado inicialmente para IPS (Instituciones Prestadoras de Servicios de Salud), para EPS (Entidades Promotoras de Salud), para ETS (Entidades Territoriales de Salud) y para ARL (Administradoras de Riesgos Laborales), debe aclararse que el desarrollo principal, hasta ahora, se relaciona con el desarrollo e implementación del modelo para IPS, en particular instituciones de alta complejidad. Dicha restricción obedece a múltiples factores, en particular las limitaciones para desarrollar los requisitos legales previos necesarios, el escaso compromiso de determinadas instituciones y la lentitud en el desarrollo de los incentivos necesarios. Al desconocimiento de diversos actores se suma el descreimiento en los valores agregados, los costos de preparación y las criticas fundadas o no a las ventajas del modelo.
El modelo de acreditación de IPS ha tenido un desarrollo gradual en su diseño y una experiencia constante de mejora. Las bases del modelo incluyen varios preceptos, entre otros: se trata de una evaluación de carácter voluntario y periódica, el proceso es un medio y no una finalidad en sí mismo, cubre a toda la entidad y no a partes de la misma, es de exigencia gradual y requiere seguimientos periódicos, se basa en el principio de neutralidad de la evaluación externa, la cual se considera un proceso de acompañamiento en la búsqueda de oportunidades de mejora más que un proceso de auditoria punitivo. Sobre estas premisas generales el modelo se concibe en dos etapas principales contempladas en la llamada ruta crítica del proceso: el ciclo de preparación y el ciclo de aplicación.
En el ciclo de preparación deben tenerse en cuenta los siguientes aspectos:
- El cumplimiento de los denominados REQUISITOS DE ENTRADA (ver figura 1) que garantizan que las instituciones interesadas han avanzado en cumplir las normas legales básicas, las políticas institucionales necesarias para una buena práctica, las exigencias básicas de infraestructura entre otros requisitos. Las exigencias de entrada garantizan seguridad al sistema y ordenan los requerimientos hacia cumplimientos superiores a los de la habilitación. Acorde con su visión, el sistema de acreditación impulsa en sus exigencias de entrada aspectos claves de la calidad que inicialmente son de carácter voluntario, pero que posteriormente el gobierno adopta como exigencias legales. Aunque hay varios ejemplos de esta estrategia es llamativa la dinámica generada por el sistema en la definición de las políticas de seguridad de paciente y humanización de la atención, así como el desarrollo de las vigilancias tecnológicas (en especial la farmacovigilancia y la tecnovigilancia) para lo cual hemos realizado trabajo conjunto en su momento con el INVIMA y el desarrollo de las guías de manejo clínico, apalancando el trabajo del propio Ministerio y del IETS.
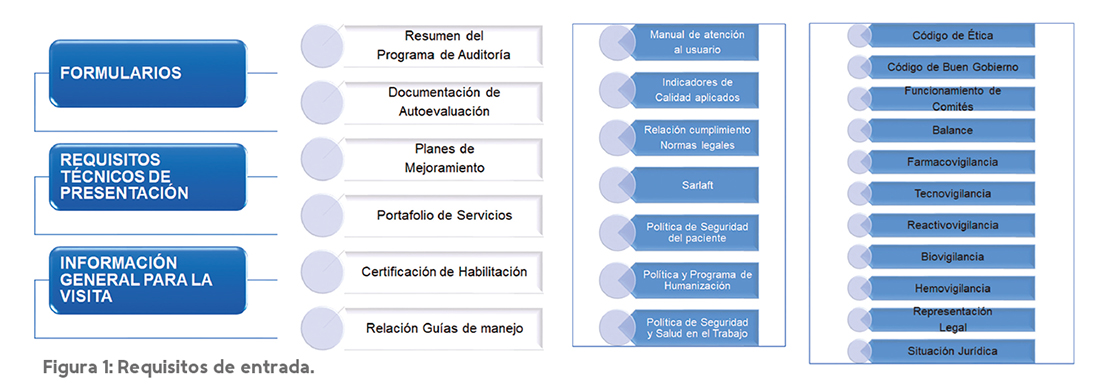
- El desarrollo de un proceso ordenado y sistemático de AUTO EVALUACIONES en las que las instituciones deben comparar su realidad organizacional con los estándares de la acreditación, luego de lo cual deben analizar las brechas, proponer planes de mejoramiento a través de ciclos PHVA, realizar mediciones que demuestren el mejoramiento y hacer nuevas autoevaluaciones.
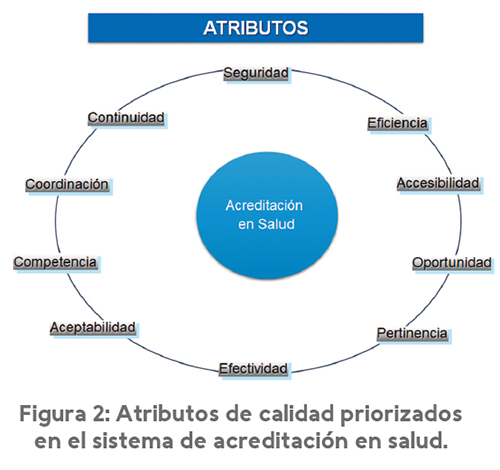
- Un aspecto fundamental del proceso de preparación es el análisis de los ATRIBUTOS DE LA CALIDAD priorizados en el sistema que son 10 (ver figura 2)
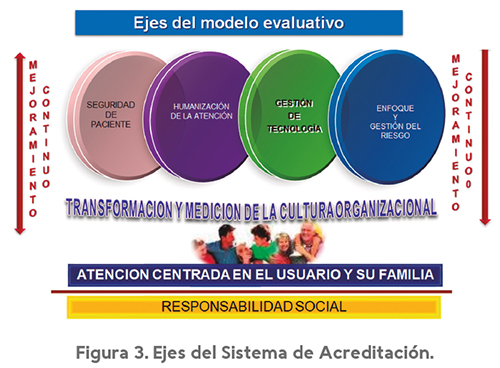
- La presentación de un INFORME FINAL DE POSTULACIÓN en el que la institución presenta las evidencias del proceso de mejoramiento continuo que ha realizado, las calificaciones de las autoevaluaciones, el cumplimiento de los requisitos de entrada y demás soportes necesarios. Es importante tener en cuenta que la acreditación incluye además demostraciones prácticas de los avances en los EJES DEL SISTEMA DE ACREDITACION: seguridad de la atención, humanización del servicio, gestión apropiada de la tecnología, gestión integral del riesgo, atención centrada en el usuario y la familia, transformación cultural, responsabilidad social y mejoramiento continuo (ver figura 3).
- El manual de estándares de acreditación en salud contiene 158 estándares y cerca de 500 criterios complementarios que facilitan el cumplimiento. Los estándares se basan en ciclo de atención, en el cual se incluyen requisitos para cada paso del proceso de atención de un paciente en una institución de salud (estándares asistenciales) y a la vez se evalúan los llamados estándares de apoyo en los que se revisan aspectos administrativos claves desde el direccionamiento, la gerencia, el talento humano, el ambiente físico, la gerencia de la información y la gestión de la tecnología y el modelo de mejoramiento continuo. El manual contiene además estándares para el caso de instituciones con más de una sede. Cada capítulo de estándares en el manual tiene una introducción en la que se define con claridad la intencionalidad; a la vez el manual cuenta con una codificación, un glosario de términos y explicaciones sobre el modelo de calificación.
En el ciclo de aplicación, la institución presenta toda la documentación exigida y se prepara para la visita de evaluación. El método de evaluación de la acreditación incluye un protocolo establecido por Icontec con base en las recomendaciones del estudio base mencionado antes y las exigencias internacionales. La evaluación parte de un riguroso proceso de selección de evaluadores, un modelo de formación y capacitación sobre los procedimientos evaluativos y un conjunto de pasos durante la evaluación. La evaluación comienza con una lectura cuidadosa y detallada del informe presentado por la entidad. El proceso de preparación de la visita incluye la elaboración de una agenda de evaluación que depende de múltiples variables a considerar como el tamaño de la institución, el tipo de servicios, etc. En dicha agenda se definen las reuniones y entrevistas a personal, usuarios, familiares, directivos y demás partes interesadas; a las entrevistas se suman recorridos, verificación documental y por supuesto la aplicación de diversos instrumentos evaluativos en particular la evaluación de las vigilancias tecnológicas, el funcionamiento de comités, la evaluación de historias clínicas, el análisis de eventos adversos y la aplicación de trazadores para corroborar el cumplimiento de los estándares con casos reales de atención.
Es importante señalar que el modelo de evaluación esta acreditado internacionalmente precisamente porque en sus prácticas se han adoptado las herramientas y parámetros contemplados por ISQua, de tal forma que se reduzcan sesgos, valoraciones subjetivas y demás riesgos de la evaluación. Por otra parte, debe tenerse en cuenta que la evaluación es tanto cualitativa como cuantitativa. En los aspectos cuantitativos, el modelo contempla la utilización de una matriz de calificación en la cual se tienen en cuenta los conceptos de enfoque, implementación y resultados (acorde con diferentes modelos evaluativos de la calidad, de uso común) y en complemento, cada concepto contempla diferentes criterios, lo cual significa que para cada estándar se aplican 10 variables de calificación reduciendo con ello sesgos del observador y desviaciones mayores.
 Por otra parte, debe tenerse en cuenta que la decisión de la acreditación no es tomada por Icontec, sino por una instancia diferente, para el caso, la Junta Nacional de Acreditación en Salud que revisa información tanto del documento de auto evaluación como del informe de los evaluadores. El marco de decisiones de la junta es discrecional y depende del análisis sistémico de la institución. Como resulta claro de esta descripción, no se trata solamente de cumplir un puntaje o unos requisitos, se trata de un modelo de mejoramiento en el que todos los elementos que componen el modelo juegan un papel aditivo en la decisión. Las instituciones que se presentan al proceso de acreditación pueden obtener diferentes categorías, el modelo contempla además reglas adicionales para evitar el cumplimiento no homogéneo de los estándares. Los parámetros numéricos que ayudan a determinar en que nivel se encuentra la acreditación han sido objeto de ajuste gradual y de incrementos en las exigencias, la acreditación tiene una puntuación de hasta 500 puntos, el puntaje actual mínimo para acreditarse es de 280 puntos, también ha cambiado el peso ponderado de distribución de los estándares asistenciales en comparación con los de apoyo, en la actualidad cada grupo vale 250 puntos. Es importante tener en cuenta que el mejoramiento continuo, uno de los retos mayores del sistema vale 100 de los 500 puntos posibles y en el se exige una estructura de mejoramiento que constituye un aporte valioso para el sistema y un aprendizaje clave, en la medida que las evaluaciones han detectado que sin estructuras que faciliten el trabajo en equipo y el dialogo organizacional es poco probable una transformación cultural de largo plazo. Una vez la institución logra la acreditación el sistema tiene previsto la realización de dos visitas de seguimiento, la duración del ciclo es de cuatro años, en comparación con otros modelos, cuya duración es de tres años.
Por otra parte, debe tenerse en cuenta que la decisión de la acreditación no es tomada por Icontec, sino por una instancia diferente, para el caso, la Junta Nacional de Acreditación en Salud que revisa información tanto del documento de auto evaluación como del informe de los evaluadores. El marco de decisiones de la junta es discrecional y depende del análisis sistémico de la institución. Como resulta claro de esta descripción, no se trata solamente de cumplir un puntaje o unos requisitos, se trata de un modelo de mejoramiento en el que todos los elementos que componen el modelo juegan un papel aditivo en la decisión. Las instituciones que se presentan al proceso de acreditación pueden obtener diferentes categorías, el modelo contempla además reglas adicionales para evitar el cumplimiento no homogéneo de los estándares. Los parámetros numéricos que ayudan a determinar en que nivel se encuentra la acreditación han sido objeto de ajuste gradual y de incrementos en las exigencias, la acreditación tiene una puntuación de hasta 500 puntos, el puntaje actual mínimo para acreditarse es de 280 puntos, también ha cambiado el peso ponderado de distribución de los estándares asistenciales en comparación con los de apoyo, en la actualidad cada grupo vale 250 puntos. Es importante tener en cuenta que el mejoramiento continuo, uno de los retos mayores del sistema vale 100 de los 500 puntos posibles y en el se exige una estructura de mejoramiento que constituye un aporte valioso para el sistema y un aprendizaje clave, en la medida que las evaluaciones han detectado que sin estructuras que faciliten el trabajo en equipo y el dialogo organizacional es poco probable una transformación cultural de largo plazo. Una vez la institución logra la acreditación el sistema tiene previsto la realización de dos visitas de seguimiento, la duración del ciclo es de cuatro años, en comparación con otros modelos, cuya duración es de tres años.
Es importante mencionar que el modelo de acreditación se ha desarrollado en cuatro versiones diferentes, la actual es la versión 3.1 adoptada mediante resolución 5095 de noviembre de 2018.
A la fecha se han acreditado en Colombia 46 instituciones. Aunque el número de instituciones es relativamente pequeño debe resaltarse que en la actualidad cerca del 10% de las camas hospitalarias del país se encuentran acreditadas, lo cual es un logro de cobertura importante del sistema y debe reflejarse en mejor calidad de atención, reducción de riesgos asociados a la prestación de los servicios, menos eventos adversos y de menor gravedad, entre otros logros.
Para más información sobre el tema se puede consultar la página: www.acreditacionensalud.org.co.



